Ung thư biểu mô tuyến tụy (PDAC) là loại ung thư phổ biến nhất của tuyến tụy. PDAC là một bệnh ác tính và khó điều trị.
Ung thư biểu mô tuyến tụy (PDAC) là loại ung thư phổ biến nhất của tuyến tụy. PDAC là một bệnh ác tính và khó điều trị. PDAC đã tăng tỷ lệ mắc bệnh lên 0,3% hàng năm kể từ năm 2006 và dự kiến sẽ trở thành nguyên nhân thứ hai gây tử vong liên quan đến ung thư ở Hoa Kỳ vào năm 2030.
Giải thích về ung thư biểu mô tuyến tụy (PDAC)
PDAC là một loại ung thư tuyến tụy ngoại tiết, chiếm hơn 90% các trường hợp ung thư tuyến tụy. Nó phát triển từ các tế bào lót các ống nhỏ trong tuyến tụy được gọi là ống dẫn. Những chất này mang dịch tiêu hóa, chứa các enzym, vào ống tụy chính và sau đó đi vào phần đầu của ruột non được gọi là tá tràng.
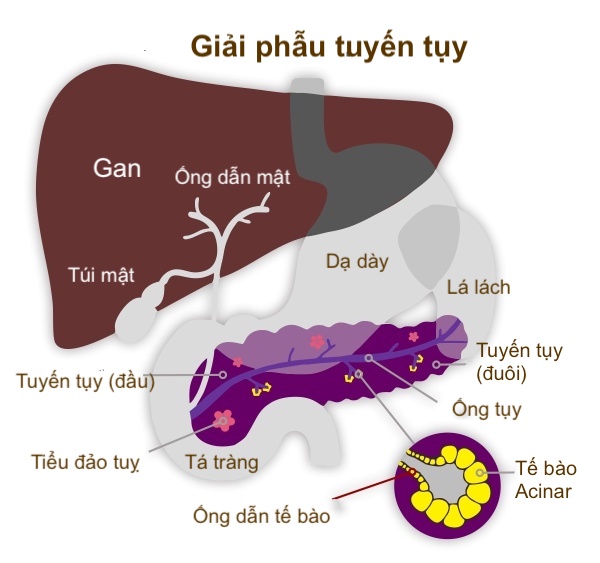
PDAC có thể phát triển ở bất cứ đâu trong tuyến tụy, mặc dù nó thường được tìm thấy nhiều nhất ở đầu tụy. Các triệu chứng có thể bao gồm đau bụng và / hoặc đau lưng, giảm cân, thay đổi thói quen đi tiêu, đổi màu mắt, da, nước tiểu hoặc phân, hoặc thậm chí bệnh tiểu đường mới khởi phát khi tuổi cao. Ung thư tuyến tụy thường không gây ra các triệu chứng trong giai đoạn đầu. Khi ung thư phát triển, nó có thể bắt đầu gây ra các triệu chứng. Các triệu chứng có thể không đặc trưng cho bệnh ung thư tuyến tụy, nhưng đã bắt đầu tiến triển. Điều này làm cho ung thư tuyến tụy khó chẩn đoán.
Xem xét tỷ lệ tử vong cao và khả năng sống sót khi mắc PDAC, các chuyên gia y tế đã và đang phát triển nhiều phương pháp chẩn đoán và điều trị bệnh này.
Đối với bệnh nhân PDAC không có di căn, phẫu thuật cắt bỏ là mục tiêu cuối cùng để hy vọng điều trị khỏi bệnh. Với sự tiến bộ của siêu âm nội soi (EUS) trong cả chẩn đoán và điều trị ung thư tuyến tụy, nó cung cấp các lựa chọn điều trị không chỉ bằng cách lấy mẫu mô để chẩn đoán ung thư tuyến tụy mà còn bằng cách kiểm soát bệnh cục bộ chính xác hơn trong khi chờ phẫu thuật và thông qua các phương pháp điều trị giảm nhẹ cho những người bị di căn hoặc bệnh tiến triển. Nhóm nghiên cứu của Trung tâm Bệnh tiêu hóa Bumrungrad, do PGS.TS Tossapol Kerdsirichairat - Phó Giáo sư Lâm sàng được đào tạo tại Hoa Kỳ dẫn đầu, là một trong số rất ít trong khu vực thực hiện các can thiệp nội soi có hướng dẫn bằng siêu âm nội soi (EUS) và nội soi tuyến tụy ngược dòng (ERCP) và thường xuyên thực hành những kỹ thuật này. Do ERCP đã trở thành tiêu chuẩn chăm sóc trên toàn thế giới để rút mật cho những người bị tắc nghẽn ống mật do PDAC, bài viết này sẽ chỉ tập trung vào những tiến bộ của EUS can thiệp cho PDAC.
Siêu âm nội soi (EUS) được sử dụng để chẩn đoán ung thư tuyến tụy
Lấy các mẫu chất lượng giúp chẩn đoán chính xác ung thư và loại ung thư, bao gồm cả việc lập hồ sơ bộ gen và cung cấp một kế hoạch điều trị được cá nhân hóa. EUS là một công cụ chẩn đoán an toàn, hiệu quả trong việc đánh giá các tổn thương tụy. Là một phương pháp chẩn đoán ung thư tuyến tụy, EUS đã chứng minh lớn hơn 90%, đặc biệt đối với các tổn thương có kích thước nhỏ hơn 2-3 cm, trong đó tỷ lệ nhạy cảm là 99% so với 55% đối với chụp cắt lớp vi tính (CT) . Bên cạnh đó, EUS có giá trị tiên lượng âm tính rất cao, điều này rất quan trọng để loại trừ các tổn thương tụy nhỏ.
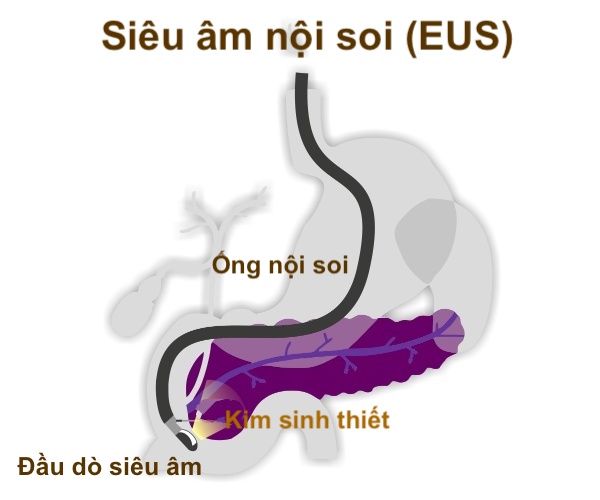
Siêu âm nội soi (EUS) để quản lý và điều trị ung thư tuyến tụy
EUS sử dụng quan điểm tương tự như siêu âm qua ổ bụng, được sử dụng rộng rãi cho phụ nữ mang thai. Trong khi bác sĩ sản khoa sử dụng máy siêu âm để hình dung thai nhi qua thành bụng của người mẹ, thì EUS là một siêu âm nhỏ gọn kết hợp với một ống nội soi có kích thước như ngón tay với một camera ở đầu, được đưa qua miệng để bác sĩ nội soi. Có thể hình dung đầu tụy nằm sau thành ruột non, thân và đuôi tụy nằm sau thành dạ dày. Nội soi có một đường trong ống mà bác sĩ nội soi có thể đưa thiết bị đi qua, chẳng hạn như kim, để lấy mô, đặt thiết bị hoặc tiêm thuốc. Tính an toàn của EUS tương tự như phương pháp lấy máu cuống rốn có hướng dẫn siêu âm qua ổ bụng để lấy máu từ thai nhi, do bác sĩ sản khoa thực hiện. Bác sĩ nội soi có thể sử dụng hình ảnh thời gian thực để tránh các mạch máu và cấu trúc quan trọng.
· Dẫn lưu đường mật qua EUS hướng dẫn
Tắc nghẽn ống mật thường gặp ở bệnh nhân ung thư tuyến tụy, đặc biệt là ở bên phải của tuyến tụy, gây ra sự đổi màu vàng của mắt và da, ngứa ngáy và phân có màu nhạt. Nói chung, tắc nghẽn ống mật do ung thư tuyến tụy có thể được thuyên giảm bằng một can thiệp nội soi được gọi là ERCP, mà bác sĩ nội soi có thể chèn một ống kim loại nhỏ để mở rộng ống mật chủ chống lại khối ung thư tuyến tụy đang đẩy ống mật. Khoảng 5–10% bệnh nhân có thể bị tắc hoàn toàn ở ống mật, ruột non hoặc dạ dày, loại trừ ERCP tiêu chuẩn. Trong tình huống này, một phương pháp can thiệp do EUS hướng dẫn để tạo ra một đường nối giữa các phần của ống mật hoặc túi mật và dạ dày hoặc ruột non, đây sẽ là một thủ tục cứu cánh. Ở một số bệnh nhân được chọn, dẫn lưu đường mật có hướng dẫn bằng EUS bền hơn dẫn lưu đường mật qua da và ít xâm lấn hơn so với phẫu thuật bắc cầu.
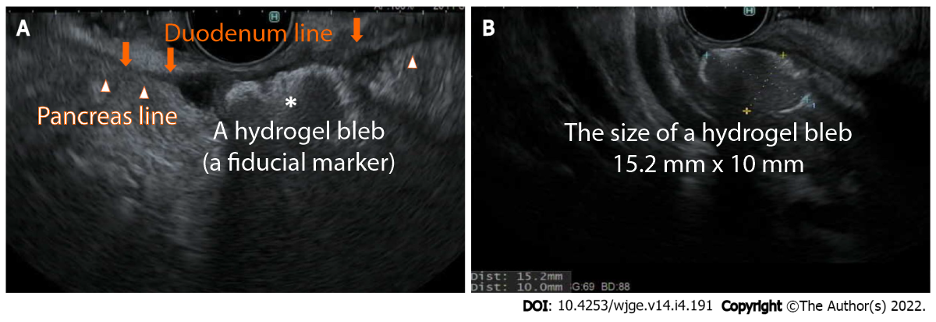
· Vị trí đặt các điểm đánh dấu fiducial do EUS hướng dẫn
Ở một số bệnh nhân ung thư tuyến tụy, phẫu thuật không thể loại bỏ hoàn toàn tất cả các tế bào ung thư. Trong trường hợp này, việc kết hợp hóa trị và / hoặc xạ trị là bước điều trị đầu tiên giúp thu nhỏ hoặc ổn định khối u trước khi phẫu thuật. Trong khi hóa trị có khả năng kiểm soát bệnh toàn thân, bệnh tại chỗ được kiểm soát bằng xạ trị. Việc sử dụng các chất đánh dấu fiducial (vật kim loại nhỏ hoặc hydrogel) giúp xác định chính xác vị trí của khối u tại thời điểm xạ trị, tăng cường hiệu ứng bức xạ lên khối u và tránh tổn thương các cơ quan xung quanh có thể xảy ra. So với đặt nạo hạch qua da hoặc phẫu thuật, đặt hố rãnh hướng dẫn bằng EUS ít xâm lấn hơn và mang lại hiệu quả cao hơn.
· Sự phân hủy thần kinh đám rối dương celiac do EUS hướng dẫn
Khối đám rối dương celiac là một phương pháp điều trị giảm đau được thực hiện bằng cách tiêm, cũng có thể được thực hiện bằng phương pháp tiếp cận có hướng dẫn của EUS. Ở những bệnh nhân bị ung thư tuyến tụy gây đau đớn và không thể phẫu thuật, thuốc tiêu đám rối celiac được xem xét sớm trong quá trình lâm sàng cải thiện cơn đau và giảm sử dụng morphin.
· Phẫu thuật cắt dạ dày-ruột có hướng dẫn của EUS
Khoảng 10–20% bệnh nhân ung thư tuyến tụy buồn nôn và nôn do tắc nghẽn ở dạ dày và ruột non do sự xâm lấn trực tiếp của ung thư. Phẫu thuật cắt dạ dày-ruột có hướng dẫn của EUS tạo ra một đường tránh cho các chất trong dạ dày đi vào ruột non ở phía hạ lưu bên ngoài điểm tắc nghẽn, với thành công lâm sàng tốt hơn và lâu hơn và ít tác dụng phụ hơn khi so sánh với việc đặt một ống kim loại vào ruột non để mở lại lòng mạch. Phẫu thuật cắt dạ dày-ruột có hướng dẫn bằng EUS ít xâm lấn hơn so với phương pháp phẫu thuật truyền thống.
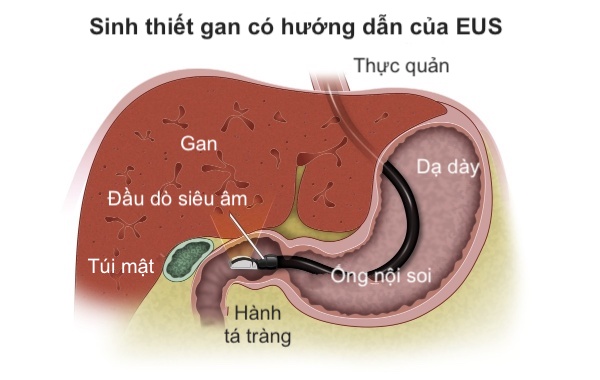
· Sinh thiết gan có hướng dẫn của EUS
Một số loại thuốc dùng để điều trị ung thư tuyến tụy làm tăng nguy cơ tổn thương gan. Trong các dạng phức tạp hoặc nặng hoặc không rõ nguyên nhân gây tổn thương gan, sinh thiết gan có thể được sử dụng để xác định nguyên nhân tổn thương và / hoặc để làm rõ chẩn đoán. Sinh thiết gan do EUS hướng dẫn cung cấp chất lượng mô tốt hơn và cải thiện tính an toàn so với phương pháp tiếp cận qua da hoặc qua mạch máu và ít xâm lấn hơn so với phương pháp phẫu thuật. Sinh thiết gan có hướng dẫn của EUS được ưu tiên hơn khi các thủ thuật nội soi khác được chỉ định cùng lúc.
Các nghiên cứu về các biện pháp can thiệp khác có hướng dẫn của EUS đối với ung thư tuyến tụy được liệt kê dưới đây vẫn đang tiếp tục, với hy vọng giúp kiểm soát bệnh tại chỗ.
· Trị liệu thần kinh do EUS hướng dẫn
Brachytherapy là một hình thức xạ trị được sử dụng để điều trị các bệnh ung thư khác nhau bằng cách giải phóng từ từ một liều lượng nhỏ bức xạ vào khối u theo thời gian. Điều trị bằng cách phẫu thuật đặt hạt phóng xạ, viên nang hoặc các thiết bị cấy ghép khác trực tiếp vào hoặc gần khối u ung thư. Ở những bệnh nhân bị ung thư tuyến tụy không thể cắt bỏ, EUS có thể được sử dụng để đặt các hạt phóng xạ vào tuyến tụy, một cơ quan nằm sâu trong ổ bụng. Điều này có thể giúp thuyên giảm một phần lên đến 80% ở một số nhóm bệnh nhân.
· Tiêm thuốc kháng u theo hướng dẫn của EUS
o Liệu pháp miễn dịch: Thuốc điều trị miễn dịch là các tác nhân sinh học được sử dụng để nâng cao hệ thống miễn dịch của chính bệnh nhân để chống lại bệnh ung thư. Trong trường hợp ung thư tuyến tụy, những loại thuốc này có thể được tiêm qua kim thông qua kỹ thuật có hướng dẫn của EUS.
o Hóa trị: Ung thư tuyến tụy có một cơ chế bảo vệ duy nhất chống lại hóa trị. Nó tạo thành một lớp vỏ làm bằng mô sẹo khi lớn lên. Lớp vỏ này ngăn cản hóa trị liệu xâm nhập vào tế bào ung thư, dẫn đến tỷ lệ thành công thấp. Trong một số nhóm bệnh nhân được chọn mắc bệnh ung thư tuyến tụy không thể cắt bỏ, có thể xem xét việc cung cấp các tác nhân hóa trị liệu có hướng dẫn của EUS vào khối tuyến tụy.
o Liệu pháp gen: Tiêm do EUS hướng dẫn có thể hữu ích trong việc cung cấp thuốc điều trị gen trực tiếp đến khối ung thư tuyến tụy. Phần lớn các thử nghiệm lâm sàng trong danh mục này đều đang trong giai đoạn đầu, bao gồm cả bằng chứng về khái niệm và các thử nghiệm an toàn tiền lâm sàng.
· Các liệu pháp bóc tách nhờ EUS
o Cắt bỏ bằng sóng cao tần là một phương pháp bóc tách cục bộ có thể phá hủy khối u bằng cách làm đông tụ nhiệt và biến tính protein. Ở những bệnh nhân ở giai đoạn không thể cắt bỏ, việc sử dụng sóng cao tần dưới hướng dẫn của EUS có thể giúp tăng khả năng sống sót.
o Cắt bỏ bằng laser sử dụng chùm ánh sáng hội tụ và hẹp để diệt các tế bào ung thư. Một đầu dò laser thông qua EUS hướng dẫn để điều trị tại chỗ ở một số bệnh nhân bị ung thư tuyến tụy không thể cắt bỏ được.
o Liệu pháp quang động có hai bước: tiêm một chất cảm quang, sau đó là đưa kim vào vùng được nhắm mục tiêu để đi qua một sợi quang thạch anh nhỏ để chiếu sáng và mài mòn mô bằng ánh sáng laser. Mức độ tổn thương khối u dự kiến có thể được đo lường để đánh giá đáp ứng điều trị. Một nghiên cứu giai đoạn 1 ở người cho thấy kết quả đầy hứa hẹn.
Để biết thêm thông tin về những tiến bộ nội soi trong điều trị ung thư tuyến tụy, vui lòng liên hệ với Trung tâm Bệnh tiêu hóa Bumrungrad để đặt lịch hẹn với các bác sĩ chuyên khoa của chúng tôi.
Hãy liên hệ với chúng tôi để nhận được tư vấn cụ thể:
Hotline: +84 85 775 1666