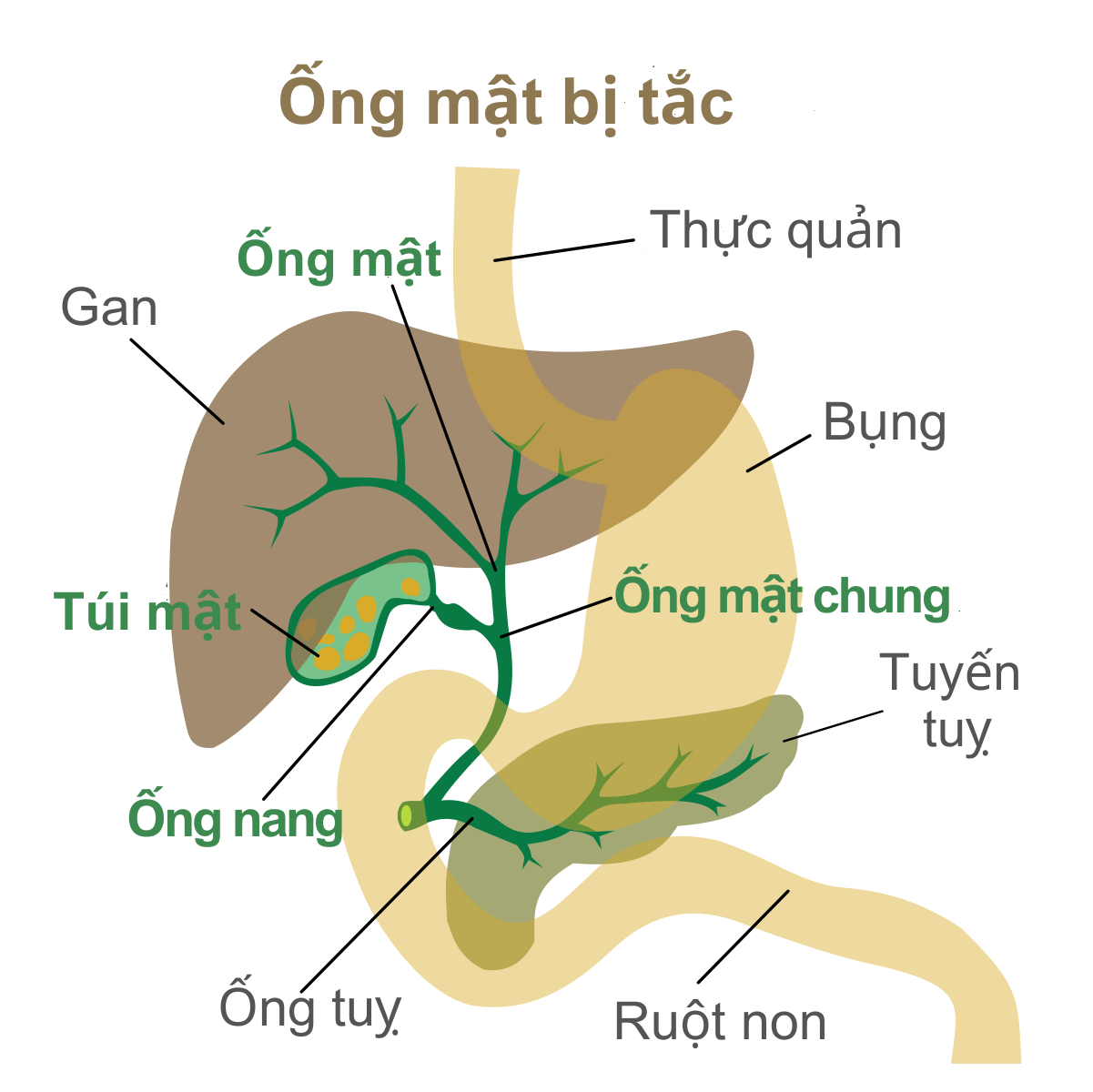
Hẹp đường mật tương tự như tắc nghẽn giao thông trong hệ thống thoát nước của gan. Nó liên quan đến việc thu hẹp có thể cản trở dòng chảy của mật, một chất do gan sản xuất để hỗ trợ tiêu hóa thức ăn. Đôi khi, ban đầu bạn có thể không nhận thấy điều gì bất thường, mặc dù gan của bạn có thể có vấn đề tiềm ẩn.
Lý do hầu hết các bác sĩ lo lắng về những thu hẹp này là vì chúng thường có thể do ung thư gây ra, ở gan hoặc bắt đầu từ những nơi khác trong cơ thể bạn. Khi bác sĩ xác định rằng bạn bị hẹp đường mật, họ tập trung vào việc tìm ra hai điều chính: liệu ung thư có gây ra nó hay không và làm thế nào để bỏ chặn dòng chảy của mật vào ruột non của bạn.
Đầu tiên, họ sẽ muốn chắc chắn liệu sự nghiêm ngặt có phải do ung thư gây ra hay không. Sau đó, họ sẽ lên kế hoạch làm thế nào để loại bỏ tắc nghẽn và khôi phục dòng mật bình thường. Tùy thuộc vào vị trí của tắc nghẽn giao thông này hoặc thu hẹp, cho dù đó là bên ngoài gan, gần gan hay bên trong gan, bác sĩ sẽ sử dụng các phương pháp khác nhau.
Những hướng dẫn này hoạt động như một GPS cho các bác sĩ, cung cấp các hướng dẫn tốt nhất và đáng tin cậy nhất về điều trị bệnh nhân với các loại tắc nghẽn cụ thể trong các ống mật nằm bên ngoài và gần gan. Họ chủ yếu tập trung vào việc giúp các bác sĩ xác định chính xác những tắc nghẽn này và bỏ chặn dòng mật.
Mặc dù một số cách để tìm và khắc phục tắc nghẽn được đề cập ở đây cũng có thể có tác dụng đối với tắc nghẽn bên trong gan, nhưng tài liệu này không tập trung vào những điều đó. Một hướng dẫn khác của Đại học Tiêu hóa Hoa Kỳ (ACG) nói về cách xử lý tắc nghẽn liên quan đến một tình trạng gọi là viêm đường mật xơ cứng nguyên phát (PSC). Cuối cùng, tài liệu này sẽ không đi sâu vào chi tiết về phẫu thuật hoặc chăm sóc ung thư cho những tắc nghẽn này, ngoại trừ các thủ thuật được thực hiện thông qua nội soi.
- Nếu ống mật của bạn (ống dẫn mật từ gan đến ruột) bị thu hẹp thì thường liên quan đến ung thư, nhưng không phải lúc nào cũng vậy. Có những tình huống điều này có thể xảy ra do các nguyên nhân không phải ung thư.
- Nếu ống mật ngoài gan của bạn bị hẹp và có thể có khối u trong tuyến tụy, các bác sĩ sẽ ưu tiên sử dụng một thủ thuật gọi là EUS* bằng lấy mẫu kim nhỏ để kiểm tra ung thư. Phương pháp này cung cấp sự hiểu biết tốt hơn về việc liệu việc thu hẹp có phải do ung thư hay không. *EUS (Siêu âm nội soi) là một thủ thuật sử dụng sóng âm thanh để tạo ra hình ảnh chi tiết của đường tiêu hóa và các cơ quan lân cận. Nó có thể giúp xác định nguyên nhân của các vấn đề như ống mật bị thu hẹp.
- Nếu ống mật bị thu hẹp nằm ngoài gan, bạn không gặp phải các triệu chứng chính và có thể có khối u trong tuyến tụy, các bác sĩ khuyên bạn nên thực hiện hai thủ tục – EUS và ERCP – cùng nhau, thay vì chỉ ERCP. Hai xét nghiệm này có thể xác định nguyên nhân của vấn đề và đồng thời loại bỏ tắc nghẽn trong ống mật. ** ERCP (Nội soi mật tụy ngược dòng) là một thủ thuật kết hợp nội soi và chụp X-quang để kiểm tra các ống dẫn lưu gan, túi mật và tuyến tụy. Nó được sử dụng để chẩn đoán và điều trị các tình trạng như ống mật bị tắc.
- Nếu ống mật của bạn bị thu hẹp do có thể có khối u trong tuyến tụy, các bác sĩ khuyên bạn nên sử dụng EUS với phương pháp gọi là FNB (sinh thiết kim nhỏ) hoặc FNA (chọc hút tế bào bằng kim nhỏ) với đánh giá nhanh tại chỗ (ROSE) để thu thập mô mẫu. Phương pháp này được ưu tiên hơn so với sử dụng FNA không có ROSE vì nó giúp đánh giá mô nhanh hơn và chính xác hơn, giúp xác định nguyên nhân gây hẹp ống mật.
- Nếu các ống mật gần gan bị thu hẹp do một loại ung thư có thể gọi là ung thư đường mật, các bác sĩ nên tránh một số thủ tục sinh thiết để lấy mẫu mô từ khối u chính. Thay vào đó, họ sẽ sử dụng một phương pháp khác gọi là lấy mẫu trong ống. Các phương pháp sinh thiết khác nên dành riêng cho việc lấy mẫu từ các hạch bạch huyết bị sưng liên quan đến khối u chính.
- Nếu bạn bị hẹp ống mật gần gan có thể là do ung thư, các bác sĩ khuyên bạn nên sử dụng kết hợp nhiều phương pháp khác nhau để thu thập mẫu mô trong ERCP. Cách tiếp cận này làm tăng khả năng xác định chính xác liệu việc thu hẹp có phải do ung thư hay không.
- Nếu ống mật bên ngoài gan của bạn bị thu hẹp do tình trạng không phải ung thư, các bác sĩ khuyên bạn nên sử dụng một loại stent đặc biệt gọi là fcSEMS (stent kim loại tự mở rộng được bao phủ hoàn toàn) thay vì nhiều stent nhựa. Stent này có thể được giữ nguyên tại chỗ trong thời gian dài hơn, giảm nhu cầu thay thế thường xuyên.
- Nếu bạn bị hẹp ống mật ngoài gan không phải do ung thư, thời gian điều trị sẽ là 12 tháng khi sử dụng nhiều stent nhựa và ít nhất 6 tháng khi sử dụng fcSEMS. Tuy nhiên, sử dụng fcSEMS trong 12 tháng có thể mang lại nhiều lợi ích hơn nữa. Nếu mục đích là sử dụng fcSEMS trong 12 tháng thì nên thay stent sau 6 tháng để ngăn ngừa các biến chứng.
- Nếu bạn bị hẹp ống mật không phải do ung thư và túi mật của bạn vẫn còn nguyên, bác sĩ có thể chọn sử dụng nhiều stent nhựa thay vì fcSEMS nếu stent kim loại không thể tránh được ống nối túi mật với ống mật. Điều này là do việc sử dụng fcSEMS trong tình huống này có thể làm tăng nguy cơ viêm túi mật.
- Khi bạn bị hẹp ống mật bên ngoài gan do một loại ung thư có thể phẫu thuật cắt bỏ, các bác sĩ thường khuyên bạn không nên dẫn lưu mật trước khi phẫu thuật trừ khi bạn gặp một số vấn đề nhất định, chẳng hạn như ngứa dữ dội, nồng độ bilirubin rất cao. trong máu, hoặc trì hoãn lâu trước khi phẫu thuật.
- Khi bạn bị hẹp ống mật ngoài gan do ung thư không thể cắt bỏ hoàn toàn hoặc có thể tháo rời đường biên, các bác sĩ khuyên bạn nên sử dụng stent kim loại tự giãn nở (SEMS) để giúp giữ cho ống mật mở.
- Trước khi đặt stent kim loại không thể tháo rời để điều trị ống mật bị hẹp, điều quan trọng là phải xác nhận nguyên nhân là ung thư, vì loại stent này không thể tháo ra sau khi đưa vào.
- Nếu bạn bị hẹp ống mật ngoài gan do ung thư và có thể đủ điều kiện thực hiện một thủ thuật phẫu thuật gọi là cắt bỏ tá tràng tuyến tụy (còn được gọi là thủ thuật Whipple), các bác sĩ có thể đặt một stent kim loại không thể tháo rời. Vị trí phải có đủ không gian để bác sĩ phẫu thuật cắt và nối lại ống mật một cách an toàn trong suốt quá trình.
- Đối với những bệnh nhân bị ung thư thu hẹp ống mật ngoài gan mà không thể cắt bỏ hoàn toàn hoặc có thể tháo rời ở ranh giới, không có đủ bằng chứng để khuyến cáo rõ ràng việc sử dụng stent kim loại không che phủ hoặc stent kim loại phủ kín toàn bộ để điều trị tắc nghẽn.
- Nếu các ống dẫn mật gần gan của bạn bị tắc do ung thư, đồng thời bạn bị vàng da và mắt nhưng không có triệu chứng chính nào khác và bạn đã chọn không điều trị bổ sung, bạn có thể không nhất thiết phải thực hiện thủ thuật để dẫn lưu mật. tắc nghẽn.
- Đối với những bệnh nhân bị hẹp ống mật gần gan nghi ngờ do ung thư gây ra, không có đủ bằng chứng để khuyến nghị rõ ràng sử dụng ERCP hoặc PTBD (một thủ thuật dẫn lưu mật qua da) để điều trị tình trạng này.
- ERCP, được sử dụng để chẩn đoán và điều trị các ống mật bị hẹp gần gan, phải được thực hiện bởi các bác sĩ giàu kinh nghiệm và đã được đào tạo bài bản
- Khi điều trị ống mật bị hẹp ở khu vực gần gan, cần tập trung vào việc dẫn lưu hơn một nửa lá gan khỏe mạnh.
- Đối với bệnh nhân bị hẹp ống mật gần gan do ung thư ở vùng gan và ống mật gặp nhau nên không có đủ bằng chứng để khuyến nghị sử dụng stent nhựa hoặc stent kim loại không được bọc để điều trị tình trạng này.
- Nếu stent kim loại được sử dụng để dẫn lưu ống mật bị thu hẹp do ung thư ở khu vực nơi gan và ống mật gặp nhau, điều quan trọng là hiệu quả của stent nhựa đã được chứng minh trước tiên.
- Nếu bạn có tình trạng ống mật gần gan hẹp hơn bình thường do một loại ung thư cụ thể được gọi là ung thư đường mật và phẫu thuật để loại bỏ ung thư hoặc ghép gan không phải là một lựa chọn dành cho bạn, thì sự kết hợp của phương pháp điều trị được đề xuất. Một phần của việc điều trị bao gồm việc đặt một ống nhựa, gọi là ống đỡ động mạch, để giúp thông tắc ống mật. Ngoài ra, việc cắt bỏ nội mô bổ trợ được khuyến khích. Quá trình này bao gồm việc tiêu diệt các tế bào có hại bằng cách sử dụng một loại phương pháp điều trị bằng ánh sáng đặc biệt gọi là liệu pháp quang động (PDT) hoặc bằng cách sử dụng nhiệt thông qua quá trình cắt bỏ tần số vô tuyến (RFA). Sử dụng các phương pháp điều trị này cùng nhau sẽ hiệu quả hơn là chỉ đặt stent nhựa để kiểm soát tình trạng tắc nghẽn do ung thư.
- Nếu ống mật của bạn hẹp hơn mức bình thường và bạn yêu cầu một thủ tục được gọi là ERCP, nhưng nó không thể được thực hiện thành công hoặc hoàn toàn không thể thực hiện thành công, thì một thủ tục thay thế gọi là truy cập/dẫn lưu đường mật do EUS hướng dẫn được đề xuất thay vì PTBD. Khuyến nghị này dựa trên thực tế là các quy trình do EUS hướng dẫn thường dẫn đến ít biến chứng và tác dụng phụ hơn. Tuy nhiên, điều quan trọng là thủ tục này phải được thực hiện bởi bác sĩ có kinh nghiệm và kỹ năng cao trong việc thực hiện các loại thủ tục cụ thể này.
Để biết thêm thông tin, vui lòng liên hệ:
- Hotline: 085-775-1666